A CONTINUACIÓN
Alergias gastrointestinales
01
Esofagitis eosinofílica
(esofagitis) (EoE)
Descripción.
La esofagitis eosinofílica (EoE) es el trastorno gastrointestinal eosinofílico más frecuente, caracterizado por i) síntomas esofágicos incluyendo intolerancia a la alimentación, enfermedad de reflujo gastroesofágico (ERGE), disfagia y retención de alimentos, e ii) inflamación predominante eosinófilica de ≥15 eosinófilos por campo de alta potencia (HPF; tamaño estándar de ∼0.3 mm2) en el tejido esofágico después de la exclusión de otros trastornos asociados con características, histológicas, endoscópicas y clínicas similares. 2,3 También se ha descrito como "enfermedad mediada por antígenos de los alimentos".4 La EoE asociada con alergia alimentaria (AA) está comúnmente asociada con 6 alimentos: leche de vaca, trigo, soya, huevo, nueces y pescado4, pero puede variar por región y una persona a otra.
Prevalencia.
La prevalencia de EoE ha incrementado ampliamente en las últimas 2 décadas, en parte por la mayor conciencia y mejor detección de la enfermedad.5 Los datos de los Estados Unidos (E.U.A.) para 2018, reportan una prevalencia general de 68 por 100 000 (~0.68/1000) niños <10 años de edad, con un intervalo de 115 a 123 por 100 000 (~1/1000) niños y adolescentes (10 a 19 años).5
En un análisis combinado de 14 estudios, incluyendo tanto adultos como niños, en Norte América y Europa, la prevalencia global de EoE en niños se propuso como 34.4 casos/100.000 (0.34/1000).6 Sin embargo, según otros estudios más recientes realizados en España, la prevalencia era un tanto mayor, a razón de 53.4 casos/100.000 (0.54/1000).6 Además, la EoE parece ser consistentemente más alta en varones comparado con mujeres, para todos los grupos de edad.5-7
Manejo nutricional.
En pacientes con EoE sintomática, los inhibidores de la bomba de protones (IBP), los glucocorticoides y la dieta de eliminación son efectivos para inducir la remisión histológica y clínica.7,8 La dieta de eliminación de 6 alimentos es preferible a una dieta de eliminación de 2 o 4 alimentos, pero está asociada con un menor cumplimiento y mayor número de endoscopias.7 También se ha promovido un enfoque gradual, comenzando con los 2 alimentos que más comúnmente están implicados, es decir, la leche de vaca y el trigo/gluten (dieta de eliminación de 2 alimentos (DE 2)); y aquellos que fracasan con la DE 2 se inicia una DE 4 y así sucesivamente hasta la DE 6.9 En este estudio >40% de los niños alcanzaron la remisión con DE 2, 60% con DE 4 y 79% con DE 6.9
Históricamente, se solía utilizar la dieta elemental por su eficacia, pero hoy tiene un papel limitado en el manejo de la EoE debido a su cumplimiento deficiente.7 Se aconseja, por lo tanto, reservar estas dietas (solamente) para niños con EoE refractaria cuando los tratamientos convencionales han fracasado.7 Por el contrario, no se recomiendan las pruebas de alergia a alimentos (por ejemplo, prueba de punción cutánea, prueba de IgE específica y prueba de parche) como método para seleccionar los alimentos que se van a restringir.7 Una vez iniciada una terapia (dietética o farmacológica), se suele realizar una endoscopia con biopsia durante la terapia - ya que los síntomas no siempre se correlacionan con la actividad histológica.7 Los procedimientos endoscópicos, cómo la dilatación, también se pueden considerar en algunos casos (severos) como en la enfermedad fibroestenótica.7
02
Síndrome de enterocolitis inducido
por la proteína de los alimentos
(FPIES)
Descripción.
El FPIES es una alergia alimentaria no mediada por IgE que suele presentarse en los bebés con vómito prolongado y recurrente.10,11 Se ha reportado que en los casos de FPIES agudo, el vómito comienza aproximadamente de 1 a 4 horas después de la ingestión de alimento, generalmente acompañado por letargo y palidez.10,11 Además, se ha reportado diarrea aguada (en ocasiones con sangre y moco) a las 5 - 10 horas después de la ingestión del alimento implicado con una duración de hasta 24 horas.10, 11 Un efecto secundario potencial de preocupación del FPIES agudo es la deshidratación, que puede ocasionar hipotensión y choque cuando es severa.10,11 Sin embargo, los síntomas del FPIES agudo suelen resolverse en un plazo de 24 horas y la mayoría de los niños con FPIES agudo se encuentran bien entre episodios y su crecimiento es normal.10,11
El FPIES crónico es más frecuente en menores de 4 meses que se alimentan con leche de vaca (LV) o fórmula de soya, donde el alimento causante se ingiere de manera regular y repetida.10,11 Los síntomas se presentan como vómito crónico/intermitente, diarrea aguada, hipoalbuminemia y crecimiento insuficiente.10,11 Una vez eliminados los disparadores alimentarios, los síntomas se resuelven, pero la alimentación subsecuente (exposición accidental o exposición oral al alimento) pueden inducir un episodio de FPIES agudo 1 a 4 horas después de la ingestión del alimento.10,11
La leche de vaca (LV) parece ser el alimento líquido más relacionado en el FPIES – en un estudio se demostró que el 58% de los pacientes reaccionan a la LV con exposición oral al alimento (EOA) .12 Mientras que una combinación de soya y LV parece estar comúnmente vinculada en FPIES en E.U.A. (se reportan 25% a 50%), así como arroz y avena.10 En general, los alimentos causales comúnmente reportados son la leche y la soya para alimentos líquidos y granos (arroz, avena) como alimentos sólidos.11 Sin embargo, en la mayoría de los niños (65%) el FPIES parece ser causado por un sólo alimento.13
Prevalencia.
La incidencia acumulada en Estados Unidos, Israel, Australia y España va de 15 a 700 casos/100,000 (0.15-7/1000).14 Una encuesta de población en E.U.A. informó de una prevalencia por vida estimada de 510 casos/100,000 (~5/1000) en <18 años y de 220 casos/100,000 (~2/1000) en adultos.15 En los países occidentales, la prevalencia de FPIES a la leche de vaca durante la niñez se reportó en 340 casos/100,000 (~3/1000).16
Manejo nutricional.
El FPIES agudo se maneja según la severidad en cada niño; las reacciones más leves se pueden resolver mediante rehidratación oral, mientras que las reacciones de moderada a severa requieren acciones más agresivas, que incluyen resucitación con fluidos (con bolos repetidos).16 El manejo a largo plazo de FPIES incluye evitar los alimentos que lo causan, el monitoreo dietético y nutricional, el tratamiento de reacciones en caso de ingestión accidental o de ingestión de nuevos alimentos causantes, y reevaluación de la resolución.16 Para bebés con FPIES relacionado con la leche de vaca o la soya, se sugiere el uso de lactancia materna o fórmula extensamente hidrolizada (eHF).16 Los lineamientos internacionales para FPIES no recomiendan evitar de manera rutinaria el alérgeno en las madres que dan lactancia materna, a menos que el niño presente síntomas durante la lactancia (lo cual es raro).16 La mayoría de los bebés tolerarán una eHF, sin embargo, 10 % a 20 % pueden requerir una fórmula basada en aminoácidos (AAF).10,11 En FPIES , las tasas generales de remisión varían ampliamente de 50 a 90 % para la edad de 6 años y el momento de la remisión parece depender del alimento implicado y la población estudiada.13 La tolerancia a la leche de vaca y la soya suelen lograrse antes que a los granos y otros alimentos sólidos.11
03
Enteropatía Inducida por la
Proteína de los Alimentos (FPE)
Descripción.
La enteropatía inducida por la proteína de los alimentos (en ocasiones llamada enteropatía sensible a la leche de vaca) es un síndrome poco común de lesión del intestino delgado que ocasiona una mala absorción.13 Las características de la FPE incluyen diarrea no sanguinolenta, mala absorción, enteropatía con pérdida de proteínas, hipoalbuminemia y falla de medro.13 También se caracteriza por mucosa anormal en intestino delgado y síntomas gastrointestinales crónicos mientras se ingiere el alimento de manera regular.13 La FPE suele iniciar en los primeros meses de vida, y generalmente pocas semanas después de la introducción de la fórmula de leche de vaca , y se presenta como vómito recurrente, diarrea (no sanguinolenta), malabsorción, crecimiento insuficiente, distensión abdominal e hipoalbuminemia.17-19 La leche de vaca y la soya suelen estar implicadas, aunque, también se han reportado otras proteínas de alimentos como las del trigo y el huevo.13,18,19 La FPE puede ser difícil de diferenciar de algunas formas de FPIES; aunque hay ausencia de los dos síntomas agudos observados en FPIES y de la deshidratación severa y acidosis metabólica del FPIES crónico.18
Prevalencia.
En un estudio de población hecho en Finlandia, la prevalencia de FPE a la leche de vaca en niños más grandes fue de 2200 casos/100,000 (~22/1000).20 Aunque se desconoce la prevalencia general de FPE, los informes sugieren que la prevalencia de este síndrome de hipersensibilidad a los alimentos no mediado por IgE ha estado disminuyendo durante las últimas décadas.13,18,19 Las explicaciones potenciales de este declive en la prevalencia de FPE incluyen un aumento en las prácticas de lactancia materna, que puede ser protectora, así como el uso de fórmulas mejor adaptadas con menor contenido de proteínas.18,19
Manejo dietético.
La piedra angular del manejo de la FPE es evitar los alimentos causantes. En niños con FPE, los síntomas se suelen resolver en un plazo de 1 a 4 semanas de haber eliminado el alimento causante, aunque la reparación de la mucosa con normalización de la actividad de disacaridasa puede tomar hasta 18 meses para mejorar.13 En los bebés que se alimentan con fórmula, los lineamientos recomiendan una eHF como opción de primera línea, en particular con bebés menores de 6 meses de edad, con evidencia de falla de medro. Cuando no se tolera la eHF o cuando la causa inicial del niño es una eHF, se recomienda una AAF.13 Si los síntomas no mejoran evitando la leche de vaca, se pueden indicar otras pruebas de eliminación de alimentos (por ejemplo, soya, huevo, trigo), manera secuencial.18
04
Proctocolitis Alérgica
Inducida por la Proteína
de los Alimentos (FPIAP)
Descripción.
La FPIAP se considera como la forma más benigna de las alergias alimentarias no mediadas por IgE, y se caracteriza por presencia de sangre y, a veces, moco en las heces de bebés que por lo demás están saludables y tienen un crecimiento normal.18 Afecta a bebés <12 meses de edad y suele aparecer entre las 2 y 8 semanas de vida. El inicio de los síntomas puede ser agudo (<12 horas después de la exposición), pero con frecuencia es más insidioso, con un incremento gradual en los síntomas conforme se introduce la proteína del alimento.18 La sintomatología de la FPIAP se observa como inflamación localizada en el colon distal, que causa hematoquecia (sangre en las heces) en bebés que, por lo contrario, tienen una buena apariencia19 (Figura 1). Se ha sugerido que se presenta hasta en 60% de los bebés que reciben lactancia materna.21 La leche de vaca es el causante más frecuente de FPIAP (de manera similar a FPIAP y la FPE), pero también está involucrada la soya.19,21
Prevalencia.
De las alergias alimentarias gastrointestinales no mediadas por IgE, la FPIAP es la más frecuente, aunque no se ha establecido bien su prevalencia exacta.19 Un estudio grande de una cohorte de nacimientos en Israel observó que la prevalencia general de FPIAP es relativamente baja, a razón de 160 casos/100,000 (1,6/1000).22 En bebés con sangrado rectal, se ha visto que la FPIAP es la causa del 18 a 64% de los casos.23, 24
Manejo nutricional.
La gran mayoría de los bebés que reciben exclusivamente lactancia materna y que tienen FPIAP responden a la eliminación materna de todos los productos lácteos, sin embargo, ocasionalmente, se puede requerir la eliminación de múltiples alimentos, comúnmente soya, huevo y/o trigo.16,19,21 Los lineamientos europeos recientes recomiendan una dieta de eliminación materna de 2 a 4 semanas, seguida por un intento de reintroducir el alimento y confirmar el diagnóstico.16 Cuando la dieta de restricción materna no tiene éxito, o para aquellos que no reciben exclusivamente lactancia materna, se puede utilizar una fórmula extensamente hidrolizada. Sin embargo, si la hematoquecia persiste, se indica una fórmula basada en aminoácidos.19,21 La fórmula de soya puede inducir sangrado en un subconjunto de bebés que reaccionan a la leche de vaca (LV), por lo que también es común eliminar la soya junto con la LV, al menos durante el periodo de diagnóstico de la dieta de eliminación.21
Figura 1. Los órganos gastrointestinales se ven afectados en las alergias alimentarias gastrointestinales no mediadas por IgE.
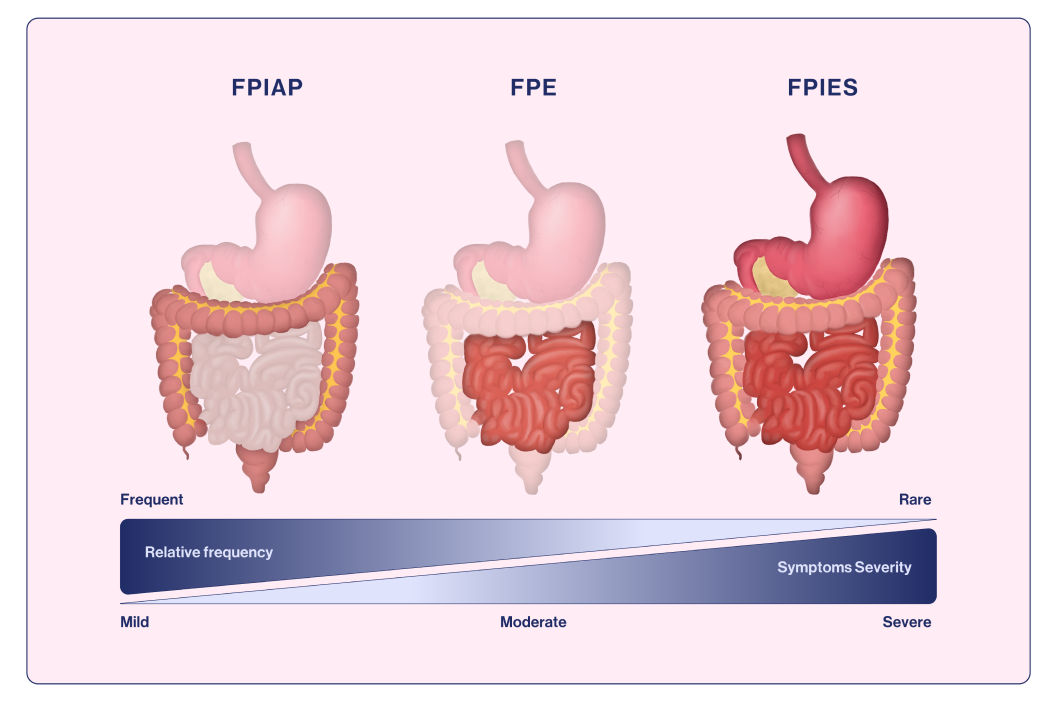
Adaptado de Labrosse et al., 202019
05
Trastornos de dismotilidad
alérgica
Descripción.
El reflujo gastroesofágico (RGE) se define como el paso de todo contenido gástrico hacia el esófago que se presenta en la infancia temprana y puede ocasionar regurgitación y vómito intermitente.25 Cuando el RGE ocasiona síntomas problemáticos, se llama enfermedad por reflujo gastrooesofágico (ERGE).25 Los síntomas GI típicos atribuidos a la ERGE son la regurgitación y vómitos recurrentes en bebés, con o sin llanto excesivo, sufrimiento/incomodidad/irritabilidad, posición distónica del cuello, dificultades de alimentación y rechazo de alimentos, crecimiento insuficiente y esofagitis. En niños más grandes, los síntomas también pueden incluir dolor de pecho y dolor epigástrico y disfagia.25
Los mecanismos detrás de la ERGE son múltiples, pero el mecanismo predominante se atribuye a una relajación temporal del esfínter esofágico inferior (EEI). Las alergias alimentarias (AA) mediadas por IgE, como no mediadas por IgE o una combinación de mediada y no mediada por IgE (incluyendo APLV) han estado relacionadas en la fisiopatología de la ERGE.25 La ERGE asociada a una alergia alimentaria (AA), principalmente AA no mediada por IgE, ha sido descrita en niños pequeños, donde la mayoría de los casos se presenta en los primeros 6 meses de vida, con aversión a los alimentos y crecimiento insuficiente.25
La relación entre la AA y ERGE es posiblemente bidireccional, donde la ERGE induce cambios en la inmunidad de la mucosa que, a su vez, incrementan el riesgo de AA y síntomas relacionados con AA que son manifestaciones de dismotilidad digestiva que se pueden deber a mediadores inducidos por alérgenos de los alimentos.25
Prevalencia.
Diferentes estudios han examinado la presencia de alergia a la proteína de la leche de vaca (APLV) en bebés con síntomas atribuibles a ERGE. En algunos estudios más viejos y pequeños, se ha reportado que la ERGE asociada con APLV va del 16 y al 56%,26-29 pero una revisión más reciente concluyó que la prevalencia real entre APLV y ERGE no es clara.30
Manejo nutricional.
El alérgeno más comúnmente reportado en la ERGE asociada a AA es la leche de vaca, según la reciente opinión del EAACI.25 El primer paso en el proceso de diagnóstico es tomar un historial clínico detallado, valorar los antecedentes de crecimiento y alimentación (incluyendo cualquier cambio dietético asociado con un empeoramiento de síntomas) y determinar si hay presencia o no de otras características atópicas25 (Figura 2). También se debe establecer un historial familiar positivo de atopia y eccemade inicio temprano, que puede incrementar el riesgo de que el niño presente una enfermedad alérgica.25 Una vez que se ha establecido la ERGE asociada a APLV, los expertos proponen considerar una dieta de eliminación de leche de vaca antes de utilizar medicamentos en bebés (que no reciben lactancia materna).31 La opinión de EAACI, sugiere que se requiere un mínimo de 2 semanas de dieta de eliminación antes de que los síntomas comiencen a mejorar.25 Sin embargo, en algunos casos se pueden requerir hasta 6 semanas, seguidas por la reintroducción del alérgeno (ofrecido a diario en porciones apropiadas para la edad durante aproximadamente 2 semanas).25 La eliminación de la leche de vaca/lácteos de la dieta del bebé ha demostrado reducir significativamente la exposición al ácido esofágico y su eliminación, lo que sugiere una mejora en la función peristáltica esofágica.32
La opinión de EAACI también propone que si los síntomas no mejoran del todo, (por ejemplo, con una dieta libre de LV) y hay otros síntomas gastrointestinales inferiores presentes relacionados con AA no mediada por IgE y/o dermatitis atópica, entonces se pueden considerar eliminaciones de alimentos (por ejemplo, soya, huevo y trigo).25
Después de 6 a 12 meses de eliminación de alimentos (una vez confirmada ERGE relacionada con alergia alimentaria), se debe iniciar una prueba con los alérgenos causantes, según los expertos de EAACI.25
EAACI propone el uso de inhibidores de la bomba de protones (IBP) en niños pequeños y de edad escolar con ERGE asociada a AA, mientras que en bebés (<1 año de edad) sólo se deben considerar los tratamientos farmacológicos si la dieta de eliminación ha fallado.25
Figura 2. La EAACI propone una ruta para el diagnóstico y manejo de la ERGE asociada con AA.

Adaptado de Meyer et al., 202225


